O que são doenças autoimunes e por que o sistema imunológico ataca o próprio corpo?

Entenda quando o sistema de defesa deixa de proteger e passa a atacar O sistema imunológico foi criado para nos proteger. Ele reconhece vírus, bactérias e células neoplásicas, combatendo tudo o que pode causar doença. Mas, em algumas situações, esse sistema falha no reconhecimento e passa a atacar o próprio organismo. É assim que surgem […]
O Papel da Ortopedia no Tratamento de Doenças Autoimunes que Acometem as Articulações
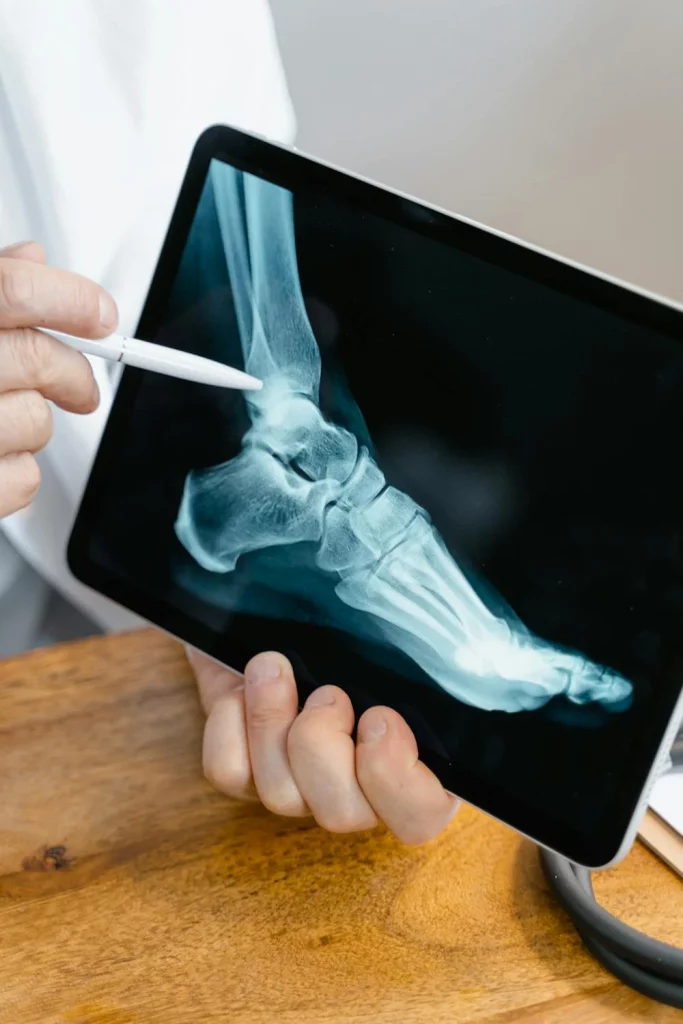
Quando falamos em doenças autoimunes que afetam as articulações — como artrite reumatoide, lúpus, espondilite anquilosante e artrite psoriásica — é comum pensar diretamente no reumatologista. De fato, o reumatologista tem um papel central no diagnóstico e no controle clínico dessas condições. Porém, o que muitas pessoas não sabem é que a ortopedia também desempenha […]
Febre reumática pode causar problemas cardíacos

A febre reumática é uma doença autoimune que provoca dores nas articulações e destruição das válvulas do coração. Ela atinge principalmente crianças e adolescentes, entre 5 e 18 anos de idade. A doença dá seus primeiros sinais com o surgimento de uma infecção na garganta, causada pela bactéria Streptococcus pyogenes. Se a infecção não é […]
Atrite reumatoide: fatos sobre a doença

A artrite reumatoide impede a realização de exercícios físicos No passado, as pessoas com artrite reumatoide eram muito magras, pois acreditava-se que os exercícios físicos provocavam mais danos às articulações e atrofiavam ao músculos. Além disso, acreditava-se também que a inflamação crônica associada com a artrite reumatoide provocava perda de peso e perda de apetite. […]
Doença autoimune: informações importantes

Viver com uma doença crônica pode ser bastante difícil, viver com uma doença autoimune pode ser ainda mais desafiador para o paciente. “Ainda altamente incompreendidas pelos profissionais de saúde e pelos pacientes, as doenças autoimunes são caracterizadas por sintomas nebulosos que podem dificultar o diagnóstico preciso. Os tratamentos variam, e, em alguns casos, exigem mudanças […]